Ziyaretçi
Bu maddedeki yazılar yalnızca bilgi verme amaçlıdır. Yazılanlar, doktor uyarısı ya da uzman önerisi değildir.
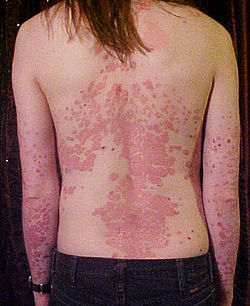
deri hastalıkları arasında dedikodusu en çok yapılanlarındandır. Halk arasında sürekli Sedef sohbetleri ve birbirlerine tedavi veya şifalı yerler ve bitkiler önermeler sık görülür. Sürekli gündemde oluşunun nedeni, bazen çok göz önüne çıkabilen ve göze batan belirtileri ve tedavisindeki zorluklardır. Sedef adını almasına neden olan tipik belirtileri; pembe - kırmızı, hafif kabarık bir zemin üzerinde yerleşik olan, beyaz, irice, parlak ve kuru kepeklerdir. Bu belirtiler 1 - 2 mm.den 30 - 40 cm.ye kadar büyüklükte, çok değişik şekillerde ve bir veya daha fazla sayıda olabilir. Ender olarak vücudun çok geniş alanlarını kaplayan tipleri de vardır. Çocuklarda daha az görülür. Tipik belirtiler daha çok gövde, kollar ve bacaklarda görülür ve bunlar doktor olmayanlar tarafından dahi çok kolayca tanınırlar. Saçlı deride, avuç içinde, ayak tabanında, büklüm yerlerinde yerleşenler ise mantar hastalığı, egzama ve benzeri başka hastalıkları çok taklit ederler ve bazen doktorlar dahi bunları ayırd edemeyebilirler. Ancak deri hastalıkları uzmanlarının bu konudaki deneyimleri tanı için yeterli olacaktır. Tırnaklarda da yerleşebilir ve yalnızca tırnakta dahi görülebilir. Tırnakta kalınlaşma, renk değişikliği, çukucuklar görülebilir.
Hastalığın kesin nedeni belli değildir. Kalıtımın %60 - 70 oranında geçerli olduğu kabul edilir. Kalıtıma bağlı olsun ya da olmasın, hastalığa yatkın bir zemin vardır ve çevre faktörleri de bu zemin üzerinde etkili olur. Bu faktörler arasında en iyi bilinenler psikolojik olanlarıdır. Ani şoklar, sıkıntı, gerginlik, sevgi eksikliği, anne - çocuk ilişkisi bozuklukları önemli tetikleyici faktörler olup; hastalığı başlatabilir veya alevlendirebilir. Diş çürüğü, bademcik iltihabı, idrar yolları iltihabı gibi mikrobik odaklar ve sürtme, çarpma, kaşıma gibi zedelemeler de tetikleyici etki yapabilir. Bunların dışında bilinen ciddi bir tetikleyici yoktur. Hastalığın karaciğer veya başka bir organla ilgisi olmadığı gibi, yenilen yiyeceklerle de hiçbir ilgisi yoktur, fakat çok canı çekip de yenilemeyen yiyeceklerin etkili olma olasılığı daha fazladır.
Sedef hastalığının tedavisinde, hastalığın nedeni bilinmediği ve neden yönelik tedavi yapılmadığı için köklü çözüm getirip hastalığı ortadan kaldıracak bir yöntem ve olanak yoktur. Fakat var olan belirtiler tedavi edilir ve yenilerin çıkmasını önlemek için gereken önlemler yeterince alınırsa, uzun süre belirtisiz kalınan dönemler sağlanabilir. Tedavide amaç en az yan etki ile olabilecek en iyi iyileşmeleri elde etmek ve iyilik halini uzun süre sürdürebilmektir. Hastalığın , her hastaya uyabilen tedavi şekilleri yoktur. Hekim, her hasta için uygun olan tedaviyi ayrı ayrı belirleyecektir. Önemli olan hastayla hekimin karşılıklı güven ve uyumlarıdır. Hastanın her şeyden önce iyileşmeyi istemesi ve tedaviye uyum göstermesi gerekir.
Tedaviler hakkındaki tereddütlerini de hekimine danışmalı, kulaktan dolma bilgi veya komşu önerileriyle yorum yapmamalı ve tedaviyi bırakmamalıdır. Var olan belirtileri tedavi etmek için yan etkileri daha az olan, yerel uygulanan (deriye dıştan sürülen) ilaçlardan başlanılır. Bu uygulamalarda önce kepek dökücü ilaçlarla yüzey temizlenir ve diğer ilaçların etkinliği arttırılır. Değişik 4 - 5 çeşit yerel uygulama vardır ve genellikle 20 -30 gün içerisinde güzel sonuçlar alınır. Belirtilerin çok yaygın olduğu durumlarda ultraviyole ışını ile özel tedaviler uygulanır (UVB, PUVA, vb.). Bu tedavilerde de bir aydan sonra sonuç görülmeye başlanır ve ülkemizde en az 15 yıldır uygulanmaktadır. Doğal gün ışığı da değişik şekillerde yararlı olmaktadır. Çok inatçı ve ağır tiplerinde yan etkiler göze alınarak çok iyi bir takiple ağız yolu veya iğne şeklinde tedaviler devreye sokulur. Hangi tedavi uygulanırsa uygulansın tetikleyici etkenler de aradan çıkartılmaya çalışılır. Tedavinin başlangıcından itibaren hastanın bir psikiyatrist denetimine alınması, sonucu çok etkiler ve tekrarları azaltır. Banyolardan sonra sürekli nemlendiriciler kullanılıp, derinin kuruma, kaşıntı ve zedelenmesi, dolayısıyla yinelemeler önlenmeye çalışılır. Sedef hastalığı sık tekrarlama eğiliminde olduğu için, hastaların da arayışları çok olacaktır.
Tıp dışı tedaviler, kutsal ve şifalı sayılan yerler bu seçenekler arasındadır. Sedef hastalığı, psikolojik kökeni nedeniyle telkine çok yatkın bir hastalıktır ve hasta yapılan işleme inanmasına paralel olarak bu tür işlemlerden etkilenebilir. Bu yönüyle hastaların sömürülmesine de çok yatkındır. Belli bölgelerde sedef tedavisi konusunda ünlü yerler ve buralara sedef turizmi de vardır. İsrailde Lut Gölü, ülkemizde Kangal Balıklı kaplıcası bu tip alanlardandır. Bu gibi alanların hiçbir tedavi edici özellikleri yoktur. Buradaki etkilenmeler önemli ölçüde psikolojiktir. Kişiler, şöhretini duydukları bir yere etkilenmeye hazır giderler, burada ortamlarından ve stresten uzak kalırlar, ayrıca aynı soruna sahip kişilerle oluşan dertleşme ortamı da doğal bir grup tedavisi oluşturacaktır. Güneş ışığı ve mineralli sular ise hemen hemen her yerde aynıdır. Hele hele içinde ne olduğu bilinmeyen halk işi tedavilere hiç yönelinmemeli; çözüm bir deri hastalıkları uzmanında aranmalıdır.
Psoriasis, sık rastlanan kronik nüksedici ve değişken klinik özellikleri olan bir deri hastalığıdır. Keskin sınırlı, evitemli plak ve papüller üzerinde yerleşmiş parlak, beyaz kabuk renginden dolayı halk arasında "sedef hastalığı" adıyla anılıyor.
Gerçek sıklığı kesin olarak saptanmış olmamakla birlikte, popülasyonunun yüzde 1 – 3'ünde bulunduğu tahmin ediliyor. Dünya üzerindeki dağılımı; ırksal, jeografik ve çevresel faktörlerden etkileniyor. Örneğin; japon, kızılderili ve zencilerde oldukça az görülüyor. Kadın ve erkek eşit derecede tutuluyor. En sık 10 – 35 yaşlarında görüldüğü belirtiliyor.
Ancak doğumdan itibaren tam yaşam boyu yakalanma riski oluşuyor. Ne kadar erken yaşta ortaya çıkarsa, pozitif aile öyküsü olasığı o denli yüksek oluyor. Ayrıca erken ortaya çıkış daha ciddi bir hastalığı işaret ediyor.
Etiyolojisi üzerinde yapılmış birçok çalışmalara rağmen halen nedeni bilinmeyen hastalıklar arasında yerini korumaya devam ediyor. Birçok faktörler ileri sürülüyor. Olasılıkla tetikleyici rol oynayan bu faktörlerden biri veya birden fazlası kalıtsal zeminde bir araya gelerek hastalığı başlatıcı bir yüklem üstleniyor. Bunların en önemlilerinden birini psikosomatik mekanizma oluşturuyor. Psişik stress ya başlatıcı ya da arttırıcı rol oynuyor ve hastaların çoğunda tespit ediliyor. Bunun yanı sıra; enfeksiyon odakları, bazı sistemide viral ve bakteriyel enfeksiyonlar, bazı ilaçlar (lityum, antimalaryel, antihipertansifler) travma, ender olarak aşılar tetikleyici nedenler arasında yer alıyor.
Sponsorlu Bağlantılar
Sedef Hastalığı (Psoriasis),

deri hastalıkları arasında dedikodusu en çok yapılanlarındandır. Halk arasında sürekli Sedef sohbetleri ve birbirlerine tedavi veya şifalı yerler ve bitkiler önermeler sık görülür. Sürekli gündemde oluşunun nedeni, bazen çok göz önüne çıkabilen ve göze batan belirtileri ve tedavisindeki zorluklardır. Sedef adını almasına neden olan tipik belirtileri; pembe - kırmızı, hafif kabarık bir zemin üzerinde yerleşik olan, beyaz, irice, parlak ve kuru kepeklerdir. Bu belirtiler 1 - 2 mm.den 30 - 40 cm.ye kadar büyüklükte, çok değişik şekillerde ve bir veya daha fazla sayıda olabilir. Ender olarak vücudun çok geniş alanlarını kaplayan tipleri de vardır. Çocuklarda daha az görülür. Tipik belirtiler daha çok gövde, kollar ve bacaklarda görülür ve bunlar doktor olmayanlar tarafından dahi çok kolayca tanınırlar. Saçlı deride, avuç içinde, ayak tabanında, büklüm yerlerinde yerleşenler ise mantar hastalığı, egzama ve benzeri başka hastalıkları çok taklit ederler ve bazen doktorlar dahi bunları ayırd edemeyebilirler. Ancak deri hastalıkları uzmanlarının bu konudaki deneyimleri tanı için yeterli olacaktır. Tırnaklarda da yerleşebilir ve yalnızca tırnakta dahi görülebilir. Tırnakta kalınlaşma, renk değişikliği, çukucuklar görülebilir.
Hastalığın kesin nedeni belli değildir. Kalıtımın %60 - 70 oranında geçerli olduğu kabul edilir. Kalıtıma bağlı olsun ya da olmasın, hastalığa yatkın bir zemin vardır ve çevre faktörleri de bu zemin üzerinde etkili olur. Bu faktörler arasında en iyi bilinenler psikolojik olanlarıdır. Ani şoklar, sıkıntı, gerginlik, sevgi eksikliği, anne - çocuk ilişkisi bozuklukları önemli tetikleyici faktörler olup; hastalığı başlatabilir veya alevlendirebilir. Diş çürüğü, bademcik iltihabı, idrar yolları iltihabı gibi mikrobik odaklar ve sürtme, çarpma, kaşıma gibi zedelemeler de tetikleyici etki yapabilir. Bunların dışında bilinen ciddi bir tetikleyici yoktur. Hastalığın karaciğer veya başka bir organla ilgisi olmadığı gibi, yenilen yiyeceklerle de hiçbir ilgisi yoktur, fakat çok canı çekip de yenilemeyen yiyeceklerin etkili olma olasılığı daha fazladır.
Sedef hastalığının tedavisinde, hastalığın nedeni bilinmediği ve neden yönelik tedavi yapılmadığı için köklü çözüm getirip hastalığı ortadan kaldıracak bir yöntem ve olanak yoktur. Fakat var olan belirtiler tedavi edilir ve yenilerin çıkmasını önlemek için gereken önlemler yeterince alınırsa, uzun süre belirtisiz kalınan dönemler sağlanabilir. Tedavide amaç en az yan etki ile olabilecek en iyi iyileşmeleri elde etmek ve iyilik halini uzun süre sürdürebilmektir. Hastalığın , her hastaya uyabilen tedavi şekilleri yoktur. Hekim, her hasta için uygun olan tedaviyi ayrı ayrı belirleyecektir. Önemli olan hastayla hekimin karşılıklı güven ve uyumlarıdır. Hastanın her şeyden önce iyileşmeyi istemesi ve tedaviye uyum göstermesi gerekir.
Tedaviler hakkındaki tereddütlerini de hekimine danışmalı, kulaktan dolma bilgi veya komşu önerileriyle yorum yapmamalı ve tedaviyi bırakmamalıdır. Var olan belirtileri tedavi etmek için yan etkileri daha az olan, yerel uygulanan (deriye dıştan sürülen) ilaçlardan başlanılır. Bu uygulamalarda önce kepek dökücü ilaçlarla yüzey temizlenir ve diğer ilaçların etkinliği arttırılır. Değişik 4 - 5 çeşit yerel uygulama vardır ve genellikle 20 -30 gün içerisinde güzel sonuçlar alınır. Belirtilerin çok yaygın olduğu durumlarda ultraviyole ışını ile özel tedaviler uygulanır (UVB, PUVA, vb.). Bu tedavilerde de bir aydan sonra sonuç görülmeye başlanır ve ülkemizde en az 15 yıldır uygulanmaktadır. Doğal gün ışığı da değişik şekillerde yararlı olmaktadır. Çok inatçı ve ağır tiplerinde yan etkiler göze alınarak çok iyi bir takiple ağız yolu veya iğne şeklinde tedaviler devreye sokulur. Hangi tedavi uygulanırsa uygulansın tetikleyici etkenler de aradan çıkartılmaya çalışılır. Tedavinin başlangıcından itibaren hastanın bir psikiyatrist denetimine alınması, sonucu çok etkiler ve tekrarları azaltır. Banyolardan sonra sürekli nemlendiriciler kullanılıp, derinin kuruma, kaşıntı ve zedelenmesi, dolayısıyla yinelemeler önlenmeye çalışılır. Sedef hastalığı sık tekrarlama eğiliminde olduğu için, hastaların da arayışları çok olacaktır.
Tıp dışı tedaviler, kutsal ve şifalı sayılan yerler bu seçenekler arasındadır. Sedef hastalığı, psikolojik kökeni nedeniyle telkine çok yatkın bir hastalıktır ve hasta yapılan işleme inanmasına paralel olarak bu tür işlemlerden etkilenebilir. Bu yönüyle hastaların sömürülmesine de çok yatkındır. Belli bölgelerde sedef tedavisi konusunda ünlü yerler ve buralara sedef turizmi de vardır. İsrailde Lut Gölü, ülkemizde Kangal Balıklı kaplıcası bu tip alanlardandır. Bu gibi alanların hiçbir tedavi edici özellikleri yoktur. Buradaki etkilenmeler önemli ölçüde psikolojiktir. Kişiler, şöhretini duydukları bir yere etkilenmeye hazır giderler, burada ortamlarından ve stresten uzak kalırlar, ayrıca aynı soruna sahip kişilerle oluşan dertleşme ortamı da doğal bir grup tedavisi oluşturacaktır. Güneş ışığı ve mineralli sular ise hemen hemen her yerde aynıdır. Hele hele içinde ne olduğu bilinmeyen halk işi tedavilere hiç yönelinmemeli; çözüm bir deri hastalıkları uzmanında aranmalıdır.
Psoriasis, sık rastlanan kronik nüksedici ve değişken klinik özellikleri olan bir deri hastalığıdır. Keskin sınırlı, evitemli plak ve papüller üzerinde yerleşmiş parlak, beyaz kabuk renginden dolayı halk arasında "sedef hastalığı" adıyla anılıyor.
Nerelerde görülür?
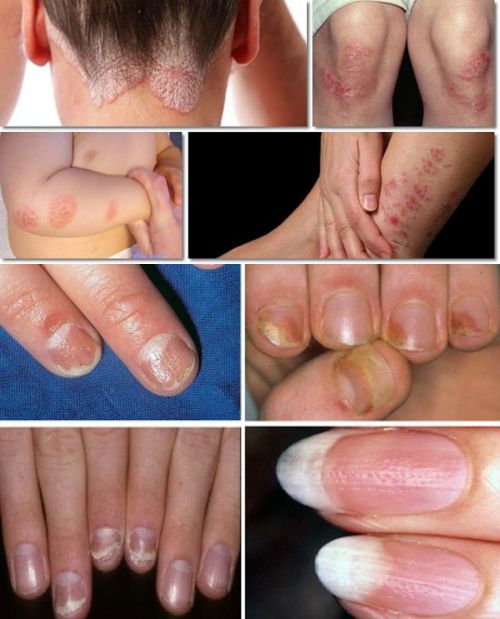
- Klasik Sedef Hastalığı (Psoriasis vulgaris) özellikle diz ve dirsekte, kalça bölgesinde, vücudun sürtünmeye daha çok maruz kalan bölgelerinde kızarık, kepekli plaklar şeklinde ortaya çıkabilir.
- Vücudun katlantı bölgelerini (kasık, göğüs altı, koltuk altı, göbek, sünnet derisi) tutabilir. Sadece bu bölgelerde sınırlı kalabilir.
- Deri ekleri (saç ve tırnak) tutulumu ile sınırlı olabilir. Saç tutulumu saç dökülmesi yapmaz. Tırnak tutulumunda tırnakta noktalanma, erime, kepeklenme görülebilir.
- Sadece avuç içi ve ayak tabanını tutabilir. Bu bölgelerin tutulumu, Sedef Hastalığının buradaki özel ter bezlerini etkilemesi ile açıklanabilir.
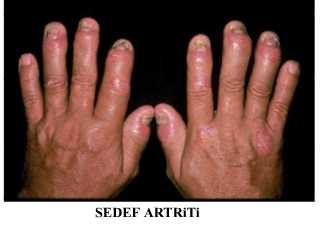
- Sedef Hastalığı eklemleri tutarak “Sedef Romatizması” oluşturabilir. Tüm romatizmal hastalıkların %10’nu Sedef Hastalığına bağlı olarak oluşmaktadır. Sedef Hastalığının belki de en önemli tutulum yeri, yarattığı sonuç itibarı ile, eklemlerdir. Sedef romatizması çok ağır eklem bozuklukları yapabilir.
- Sedef Hastalığı tüm deriyi tutabilir. Bu, Sedef Hastalığının ağır seyreden bir şeklidir. Bütün deri kırmızıdır.
- Sedef Hastalığı deri üzerinde iltihabi görünümde seyredebilir. Bu çeşit rahatsızlıkta kızarık zemin üzerinde, toplu iğne başı şeklinde, çok sayıda, küçük iltihabi lezyon gözlenir (İltihabi Sedef Hastalığı mikrobik bir hastalık değildir).
Kimlerde ve ne sıklıkta görülüyor?
Gerçek sıklığı kesin olarak saptanmış olmamakla birlikte, popülasyonunun yüzde 1 – 3'ünde bulunduğu tahmin ediliyor. Dünya üzerindeki dağılımı; ırksal, jeografik ve çevresel faktörlerden etkileniyor. Örneğin; japon, kızılderili ve zencilerde oldukça az görülüyor. Kadın ve erkek eşit derecede tutuluyor. En sık 10 – 35 yaşlarında görüldüğü belirtiliyor.
Ancak doğumdan itibaren tam yaşam boyu yakalanma riski oluşuyor. Ne kadar erken yaşta ortaya çıkarsa, pozitif aile öyküsü olasığı o denli yüksek oluyor. Ayrıca erken ortaya çıkış daha ciddi bir hastalığı işaret ediyor.
Neden kaynaklanıyor?
Etiyolojisi üzerinde yapılmış birçok çalışmalara rağmen halen nedeni bilinmeyen hastalıklar arasında yerini korumaya devam ediyor. Birçok faktörler ileri sürülüyor. Olasılıkla tetikleyici rol oynayan bu faktörlerden biri veya birden fazlası kalıtsal zeminde bir araya gelerek hastalığı başlatıcı bir yüklem üstleniyor. Bunların en önemlilerinden birini psikosomatik mekanizma oluşturuyor. Psişik stress ya başlatıcı ya da arttırıcı rol oynuyor ve hastaların çoğunda tespit ediliyor. Bunun yanı sıra; enfeksiyon odakları, bazı sistemide viral ve bakteriyel enfeksiyonlar, bazı ilaçlar (lityum, antimalaryel, antihipertansifler) travma, ender olarak aşılar tetikleyici nedenler arasında yer alıyor.
Son düzenleyen Safi; 24 Temmuz 2016 00:01

 Sedef Hastalığı (Psoriasis)
Sedef Hastalığı (Psoriasis)