Ziyaretçi
Genital siğiller
Human Papilloma Virus (HPV) enfeksiyonu sonucu oluşan genital siğiller , hem kadında hem de erkekte genital bölgede gelişen karnıbahar görünümünde, bazen tek bir bölgede, bazen birkaç bölgede, bazen topluiğne başı kadar ufak, bazen de 5 cm çapına (ender durumlarda 15-20 cm. çaplı olabilir) erişebilen ağrısız kitlelerdir.
Ülkemizde de giderek artan sıklıkta görülen bu cinsel yolla bulaşan enfeksiyonun hem erkekte hem de kadında, ancak özellikle kadında yaratması muhtemel sağlık sorunları nedeniyle her bireyin bu enfeksiyon hakkında bilgi sahibi olması ve kendisinde ya da eşinde bu enfeksiyondan şüphelendiğinde doktora başvurması gerekir...
HPV nedir?
HPV (Human Papilloma Virus) genital bölgede ve mukozalarda enfeksiyon yapan ve condyloma acuminatum (kondiloma aküminatum ya da kısaca kondilom) adı verilen siğil şeklinde kitlelerin oluşumuna neden olan bir virüstür. Çoğu virüs hastalığında olduğu gibi HPV de bir kez vücuda girdiğinde hücreler içinde yerleşir ve zaman zaman alevlenmelere yolaçar. Bu yüzden HPV enfeksiyonu kesin tedavisi olmayan bir hastalık olarak kabul edilir.
Nasıl bulaşır?
HPV enfeksiyonu cinsel yolla bulaşan hastalıklar grubunda yeralır. Özellikle çok sayıda cinsel eşi olan (veya öncesinde olmuş olan) bireyler ve bu bireylerin eşlerinde yaygındır. Virüsün bulaşması başka bir bireyin enfekte bölgesinin (penis gibi) mukozalara (ağız ve vajina gibi), ya da doğal olarak nemli bölgelere (anüs gibi) temasıyla olur.
Nasıl belirti verir?
HPV bulaştıktan sonra 2-6 aylık bir kuluçka devresini takiben genital bölgede ve/veya anüs etrafında sayıları ve büyüklükleri değişken kondilom (siğil) adlı kitlelerin oluşmasıyla belirti verir. Belirtiler bireysel özelliklerden oldukça etkilenir ve özellikle erkeklerde enfeksiyon tümüyle belirtisiz seyredebilir. Kadında da belirtisiz seyredebilir, ancak "belirtisiz" seyreden bu durumlarda büyüteçle (kolposkopi) yapılan ayrıntılı incelemelerde dış genital bölge, vajina ya da servikste çok ufak çaplı kitleler çoğu kadında saptanır. Özellikle kadınlarda bazı durumlarda vajina-anüs arası bölgeyi, anüsü ya da vajinayı tümüyle dolduran karnıbahar görünümlü dev kitlelere de rastlamak mümkündür. Oral (ağız yoluyla) genital seks uygulamalarında ağız mukozasında da lezyonlar ortaya çıkabilir.
Kadınlarda bazen HPV enfeksiyonunun tek belirtisi jinekolojik muayenede papsmear incelemesinde HPV enfeksiyonuna özgü hücresel anormallikler (koilositoz) bulunmasıdır.
Bulaştırıcılık özellikleri: HPV oldukça bulaşıcı bir virüstür ve genital bölgedeki lezyonların mukozalar ya da genital bölgelerle (cinsel ilişkide olduğu gibi) kısa süreli teması bile bulaşması için yeterlidir. Genital bölge mukozasının vajina yoluyla dış ortama açık olması nedeniyle özellikle erkekten kadına daha kolay bulaşır.
Enfeksiyonun yarattığı sağlık sorunları nelerdir?
Genital bölgede kondilom (siğil) oluşumuna neden olan HPV, hücrelerin içine yerleşerek hücrenin genetik yapısını etkileyebilme özelliğine sahip bir virüstür. HPV'nin çok sayıda alt tipi vardır. Bu alttiplerden bazıları hücrelere olan etkileriyle hücrelerin kendi kendine hızla ve kontrolsüzce çoğalabilen hücrelere dönüşmesine neden olmaktadır. Hücrelerin kontrolsüzce çoğalma özelliği kazanması ise hücrelerin bulunduğu dokuda kanser oluşumu riskini beraberinde getirmektedir. Serviks, vagina ve vulva kanserlerinin gelişiminde HPV'nin bu onkojen (kanser yapıcı) alttiplerinin çok önemli bir rolü olduğu düşünülmektedir. Bu etkiler uzun vadeli etkilerdir ve ancak onkojen etkiye sahip HPV alttipleri tarafından başlatılırlar.
Gebelik açısından HPV enfeksiyonunun önemi daha farklıdır:
Gebelik döneminden önce varolan ya da gebelikte yeni çıkan kondilom kitlelerinin aşırı büyümesi bazen doğum kanalının tıkanmasına neden olur ve vajinal yolla normal doğum imkansız hale gelir.
Diğer bir istenmeyen durum da bebeğin doğum eylemi esnasında doğum kanalından geçerken kanaldaki HPV'yi kapması sonucu meydana gelir. Virüsün bulaşması bebeğinin larinksinde (ses tellerinin bulunduğu organ) papillomlar (ufak kitleler) oluşmasına neden olabilir.
Nasıl tanı konur?
Genital bölgedeki kitlelerin tipik görünümü tanı koymak için yeterlidir. Şüpheli durumlarda kitlelerden biopsi alınarak tanı koymak gerekebilir.
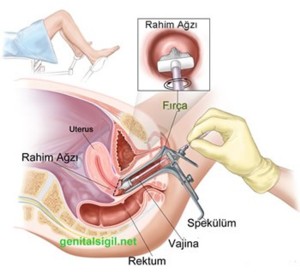
Genital kondilomu olan kadınların komple bir jinekolojik muayeneden geçmeleri ve bazı HPV alttiplerinin onkojen (kanser yapıcı) özelliği nedeniyle papsmear incelemesine tabi tutulmaları uygundur. Şüpheli durumlarda ileri inceleme için kolposkopi (vulva, vajina ve serviksin büyüteçle incelenmesi) ve gerekli durumlarda şüpheli bölgelerden biopsi alınması gerekebilir. Ayrıca günümüzde HPV'nin alttiplerini belirlemek ve etkenin HPV'nin onkojen alttipi olup olmadığını saptamak da mümkündür.
Nasıl tedavi edilir?
HPV enfeksiyonunun tedavisinde temel prensip nüksleri en aza indirmek için kitlelerin mümkün olduğunca temizlenmesidir. Bu amaçla virüslere etkili ilaçlar kullanılarak lokal (bölgesel) tedavi ve büyük lezyonların koterizasyon yoluyla yakılması şeklinde tedavi uygulanır.
Hatırda tutulması gereken nokta tedavinin yanlızca görünen lezyonları ortadan kaldırmakla sınırlı olduğudur. HPV enfeksiyonu kronik seyreder ve kitleler ortadan tümüyle kalksa da hücrelerin içinde gizli bir şekilde yaşamını sürdüren virüsler sayesinde bulaştırıcılık devam eder.
Korunma
HPV cinsel yolla bulaşan bir hastalık olduğundan bu konuda alınan genel önlemlerin alınması HPV enfeksiyonundan korunmada tek yoldur. Ancak HPV'nin bulaştırıcılığı o kadar yüksektir ki, şüpheli ilişkilerde kondom kullanımı bile koruyamayabilmektedir. Cinsel temas esnasında erkek genital bölgesinin prezervatifle korunmayan kısımlarından kadına ya da tam tersi kadından erkeğe bulaşma söz konusu olabilir. Bu yüzden bariz kondilom lezyonları olanlarla ilişkiye girmemek çok önemlidir.
Hazırlayan: Op. Dr. Kağan Kocatepe
Kadın Hastalıkları ve Doğum Uzmanı
Sponsorlu Bağlantılar
Ülkemizde de giderek artan sıklıkta görülen bu cinsel yolla bulaşan enfeksiyonun hem erkekte hem de kadında, ancak özellikle kadında yaratması muhtemel sağlık sorunları nedeniyle her bireyin bu enfeksiyon hakkında bilgi sahibi olması ve kendisinde ya da eşinde bu enfeksiyondan şüphelendiğinde doktora başvurması gerekir...
HPV nedir?
HPV (Human Papilloma Virus) genital bölgede ve mukozalarda enfeksiyon yapan ve condyloma acuminatum (kondiloma aküminatum ya da kısaca kondilom) adı verilen siğil şeklinde kitlelerin oluşumuna neden olan bir virüstür. Çoğu virüs hastalığında olduğu gibi HPV de bir kez vücuda girdiğinde hücreler içinde yerleşir ve zaman zaman alevlenmelere yolaçar. Bu yüzden HPV enfeksiyonu kesin tedavisi olmayan bir hastalık olarak kabul edilir.
Nasıl bulaşır?
HPV enfeksiyonu cinsel yolla bulaşan hastalıklar grubunda yeralır. Özellikle çok sayıda cinsel eşi olan (veya öncesinde olmuş olan) bireyler ve bu bireylerin eşlerinde yaygındır. Virüsün bulaşması başka bir bireyin enfekte bölgesinin (penis gibi) mukozalara (ağız ve vajina gibi), ya da doğal olarak nemli bölgelere (anüs gibi) temasıyla olur.
Nasıl belirti verir?
HPV bulaştıktan sonra 2-6 aylık bir kuluçka devresini takiben genital bölgede ve/veya anüs etrafında sayıları ve büyüklükleri değişken kondilom (siğil) adlı kitlelerin oluşmasıyla belirti verir. Belirtiler bireysel özelliklerden oldukça etkilenir ve özellikle erkeklerde enfeksiyon tümüyle belirtisiz seyredebilir. Kadında da belirtisiz seyredebilir, ancak "belirtisiz" seyreden bu durumlarda büyüteçle (kolposkopi) yapılan ayrıntılı incelemelerde dış genital bölge, vajina ya da servikste çok ufak çaplı kitleler çoğu kadında saptanır. Özellikle kadınlarda bazı durumlarda vajina-anüs arası bölgeyi, anüsü ya da vajinayı tümüyle dolduran karnıbahar görünümlü dev kitlelere de rastlamak mümkündür. Oral (ağız yoluyla) genital seks uygulamalarında ağız mukozasında da lezyonlar ortaya çıkabilir.
Kadınlarda bazen HPV enfeksiyonunun tek belirtisi jinekolojik muayenede papsmear incelemesinde HPV enfeksiyonuna özgü hücresel anormallikler (koilositoz) bulunmasıdır.
Bulaştırıcılık özellikleri: HPV oldukça bulaşıcı bir virüstür ve genital bölgedeki lezyonların mukozalar ya da genital bölgelerle (cinsel ilişkide olduğu gibi) kısa süreli teması bile bulaşması için yeterlidir. Genital bölge mukozasının vajina yoluyla dış ortama açık olması nedeniyle özellikle erkekten kadına daha kolay bulaşır.
Enfeksiyonun yarattığı sağlık sorunları nelerdir?
Genital bölgede kondilom (siğil) oluşumuna neden olan HPV, hücrelerin içine yerleşerek hücrenin genetik yapısını etkileyebilme özelliğine sahip bir virüstür. HPV'nin çok sayıda alt tipi vardır. Bu alttiplerden bazıları hücrelere olan etkileriyle hücrelerin kendi kendine hızla ve kontrolsüzce çoğalabilen hücrelere dönüşmesine neden olmaktadır. Hücrelerin kontrolsüzce çoğalma özelliği kazanması ise hücrelerin bulunduğu dokuda kanser oluşumu riskini beraberinde getirmektedir. Serviks, vagina ve vulva kanserlerinin gelişiminde HPV'nin bu onkojen (kanser yapıcı) alttiplerinin çok önemli bir rolü olduğu düşünülmektedir. Bu etkiler uzun vadeli etkilerdir ve ancak onkojen etkiye sahip HPV alttipleri tarafından başlatılırlar.
Gebelik açısından HPV enfeksiyonunun önemi daha farklıdır:
Gebelik döneminden önce varolan ya da gebelikte yeni çıkan kondilom kitlelerinin aşırı büyümesi bazen doğum kanalının tıkanmasına neden olur ve vajinal yolla normal doğum imkansız hale gelir.
Diğer bir istenmeyen durum da bebeğin doğum eylemi esnasında doğum kanalından geçerken kanaldaki HPV'yi kapması sonucu meydana gelir. Virüsün bulaşması bebeğinin larinksinde (ses tellerinin bulunduğu organ) papillomlar (ufak kitleler) oluşmasına neden olabilir.
Nasıl tanı konur?
Genital bölgedeki kitlelerin tipik görünümü tanı koymak için yeterlidir. Şüpheli durumlarda kitlelerden biopsi alınarak tanı koymak gerekebilir.
Genital kondilomu olan kadınların komple bir jinekolojik muayeneden geçmeleri ve bazı HPV alttiplerinin onkojen (kanser yapıcı) özelliği nedeniyle papsmear incelemesine tabi tutulmaları uygundur. Şüpheli durumlarda ileri inceleme için kolposkopi (vulva, vajina ve serviksin büyüteçle incelenmesi) ve gerekli durumlarda şüpheli bölgelerden biopsi alınması gerekebilir. Ayrıca günümüzde HPV'nin alttiplerini belirlemek ve etkenin HPV'nin onkojen alttipi olup olmadığını saptamak da mümkündür.
Nasıl tedavi edilir?
HPV enfeksiyonunun tedavisinde temel prensip nüksleri en aza indirmek için kitlelerin mümkün olduğunca temizlenmesidir. Bu amaçla virüslere etkili ilaçlar kullanılarak lokal (bölgesel) tedavi ve büyük lezyonların koterizasyon yoluyla yakılması şeklinde tedavi uygulanır.
Hatırda tutulması gereken nokta tedavinin yanlızca görünen lezyonları ortadan kaldırmakla sınırlı olduğudur. HPV enfeksiyonu kronik seyreder ve kitleler ortadan tümüyle kalksa da hücrelerin içinde gizli bir şekilde yaşamını sürdüren virüsler sayesinde bulaştırıcılık devam eder.
Korunma
HPV cinsel yolla bulaşan bir hastalık olduğundan bu konuda alınan genel önlemlerin alınması HPV enfeksiyonundan korunmada tek yoldur. Ancak HPV'nin bulaştırıcılığı o kadar yüksektir ki, şüpheli ilişkilerde kondom kullanımı bile koruyamayabilmektedir. Cinsel temas esnasında erkek genital bölgesinin prezervatifle korunmayan kısımlarından kadına ya da tam tersi kadından erkeğe bulaşma söz konusu olabilir. Bu yüzden bariz kondilom lezyonları olanlarla ilişkiye girmemek çok önemlidir.
Hazırlayan: Op. Dr. Kağan Kocatepe
Kadın Hastalıkları ve Doğum Uzmanı

 HPV (Human Papilloma Virus)
HPV (Human Papilloma Virus)
 Nasıl bulaşıyor?
Nasıl bulaşıyor?