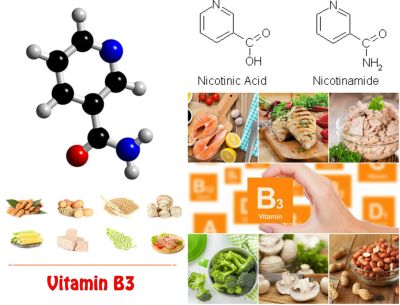
B3 VİTAMİNİ (NİASİN)
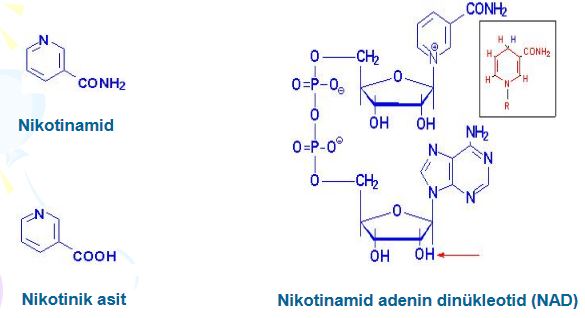
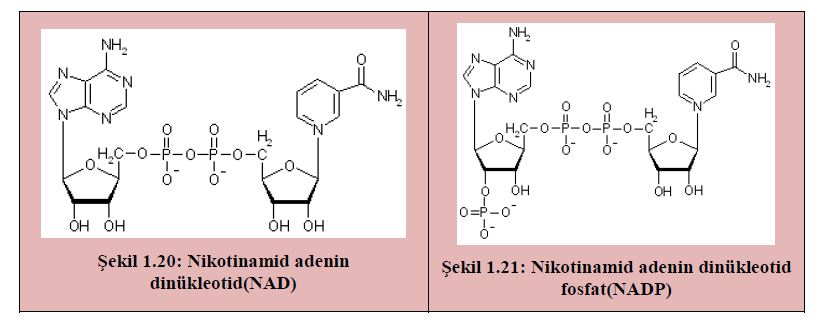
Vücut triptofanı niasine dönüştürebildiğinden çoğu beslenme uzmanı yeterli triptofan alındığı sürece niasini esansiyel bir besin olarak değerlendirmiyorlar. Niasin, vücutta 50’den fazla kimyasal reaksiyonda görev alan NAD ve NADP’nin yapısında bulunmaktadır. Niasin içeren enzimler yağ, kolesterol ve karbonhidrat metabolizmasında, seks ve adrenal hormonların üretiminde görev alır.
BESİN KAYNAKLARI
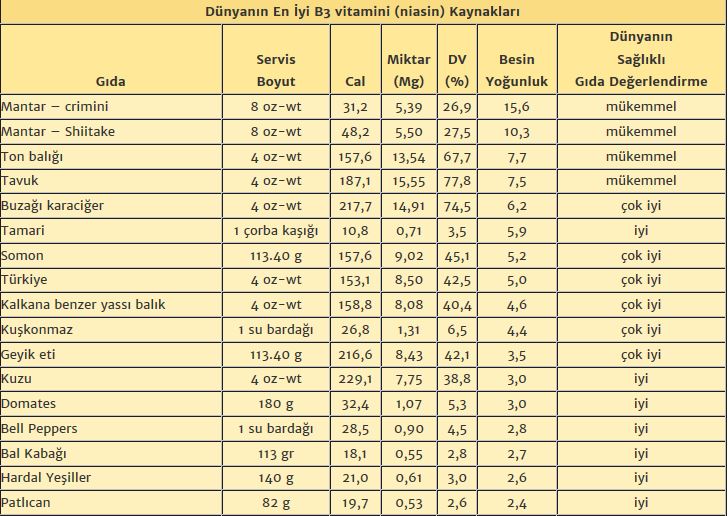
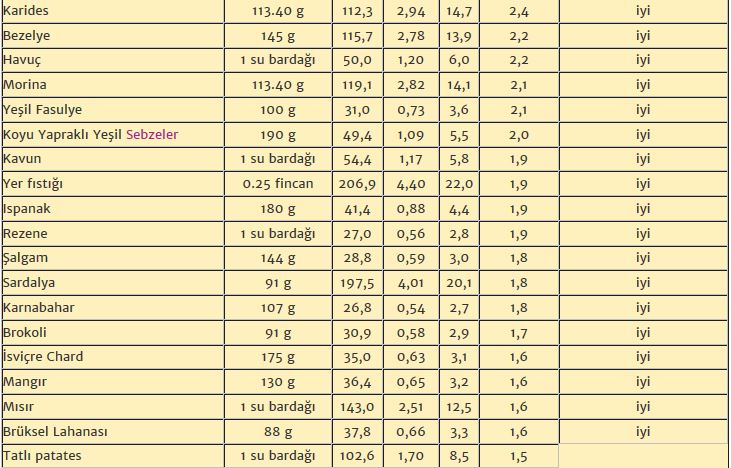
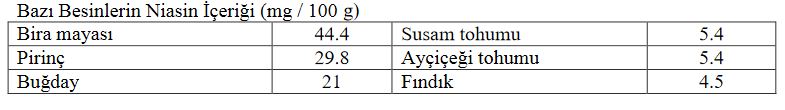
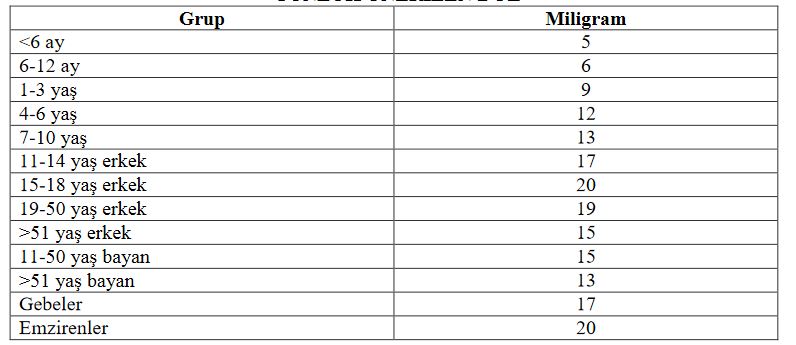
Niasinden zengin besinler karaciğer, yumurta, balık ve yer fıstığıdır. Bu besinlerin hepsi triptofan açısından da zengindir. Günde en az 15-20 mg niasin alınması önerilmektedir.
Bazı Besinlerin Niasin İçeriği (mg / 100 g)
EKSİKLİK SEMPTOM ve BULGULARI
Niasin pellegranın nedeni araştırılırken bulunmuştur. Şimdi pellegranın nedeninin niasin ve triptofan eksikliği olduğunu biliyoruz. Pellegranın klinik bulguları 3D ile söylenir (Dermatid, Demans, Diare). Ciltte çatlaklar ve pullanma ile dermatid gelişir. Beyin normal şekilde fonksiyonlarını göremez ve konfüzyon ve demans gelişir. Gastrointestinal sistemin mukozal yüzeylerinin yenilenmesi bozularak ishal gelişir.
GÜNLÜK ÖNERİLEN DOZ
FAYDALI ETKİLERİ
Niasin enerji metabolizması için mutlak gereklidir. Ayrıca kan şekeri regülasyonu, antioksidan mekanizmalar ve detoksifikasyon için gereklidir. Yüksek kolesterolde de faydalı etkileri vardır.
KULLANILABİLİR FORMLARI
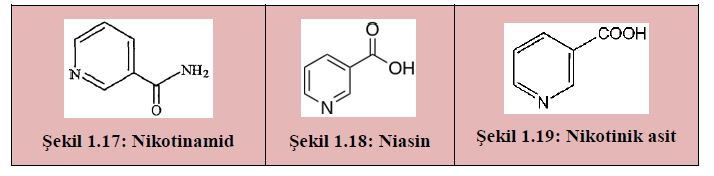
B3 vitamininin kullanılabilir formları niasin ve niasinamid’dir. Her ikisinin de değişik uygulamaları vardır. Niasin (nikotinik asit) kolesterol seviyesini düşürür. Niasinamid artrit ve erken başlangıçlı tip 1 diyabette faydalıdır.
50 mg’dan fazla niasin alındığında ciltte geçici flushinge neden olur. Bunu önlemek için yavaş salınımlı niasin formları bulunmuştur. Bunlar flushing yapmazlar ancak daha fazla karaciğer hasarı ve ciddi yan etkilere neden olurlar. Ciltteki flushingden kurtulmanın en iyi yolu heksaniasin kullanmakdır.
TEMEL KULLLANIM
Niasin ve heksaniasinin temel kullanım alanları kolesterol ve trigliserit yüksekliğinde, Reyno ve intermittant kladikasyo tedavisidir. Niasinamid ise yeni başlangıçlı tip 1 diyabet ve artritlerde kullanılır.
KAN LİPİDLERİNİ DÜŞÜRME:
Niasin koroner arter hastalığı riskini azaltmada diğer antilipidemiklerden daha etkili olsa da doktorlar tarafından çok tercih edilmezler. Bunun sebebi niasinin zor ve biraz da tehlikeli bir ilaç olmasıdır. Niasinin fayda zarar oranı konusunda kafa karışıklığı vardır. Buna karşın birçok doktor sık kullanılan lipid düşürücü ajanların yan etkilerinden habersizdir. İlaç firmaları tarafından da kar getirici bir ürün olarak görülmemektedir. Dolayısıyla niasin, HMG KoA redüktaz inhibitörleri ve gemfibrozil kadar sevilmemektedir ve reçete edilmemektedir.
Niasinin lipid düşürücü etkisi ilk olarak 1950’de fark edildi. Bugün niasinin kolesterol düşürmekten daha fazlasını yaptığını biliyoruz. LDL, Lp (a), trigliserit ve fibrinojeni azaltırken aynı zamanda HDL’yi arttırır.
‘Coroner Drug Project’e göre niasin mortaliteyi azaltan tek antilipidemik ilaçtır. Coroner Drug Project çalışmasında 15 yılsonunda niasin alan grupta plaseboya göre mortalitede % 11 oranında azalma saptanmıştır. Üstelik çoğu hastada niasin tedavisi 15 yıl dolmadan kesilmişti. Buna zıt olarak klofibrat ve/veya kolestiramin alanlarda mortalitede artış saptanmıştır. Klofibrat, mortalitede % 36 artışa neden olmuştur. Muhtemelen kolofibrat ve kolestiramin koroner arter hastalığına bağlı mortaliteyi azaltırken; kanserden erken ölüm ve safra kesesi operasyonu komplikasyonlarına (kolofibrat safra kesesi taşına neden olur) bağlı ölüm riskini arttırıyor.
HMG KoA redüktaz inhibitörleri (statinler) ve gemfibrozil (fibrik asit derivesi) klofibratın yerine geçmişlerdir. Bu yeni ilaçlar gerçekten mortaliteyi azaltıyor mu? Tam olarak bilinmiyor. Ön çalışmalar bazı faydalar göstermiştir. Mesela, 745 yüksek kolesterolü olan hastaya (total kolesterol > 360 mg/dl) lovastatin verilmiş. Beş yıl izlem sonunda lovastatin etkili olmaya devam ederken, mortalitede azalışa neden olmamıştır. Üstelik iyi tolere edilmiştir. Daha geniş çalışma grubu ile daha uzun süreli çalışmalar şu an tüm statinlerle yapılmaktadır. Ancak sonuçlar için birkaç yıl daha beklememiz gerekmektedir.
NİASİNE KARŞI LOVASTATİN:
1994 yılında ‘Annals of Internal Medicine’ direkt olarak niasinle lovastatini karşılaştıran ilk çalışmayı yayınladı. 136 hasta (LDL >160 mg/dl olan) randomize kontrollü olarak 26 hafta takip edildi. Hastalara önce 4 hafta diyet veridi. Daha sonra uygun hastalara 20 mg lovastatin veya 1.5 g/gün niasin verildi. Doz gereğinde lovastatinde 80 mg’a, niasinde ise 4.5 g/güne kadar arttırıldı. Lovastatin alanların % 66’sında ve niasin alanların % 54’ünde maksimum doza çıkıldı. Sonuçlar tabloda belirtildi.
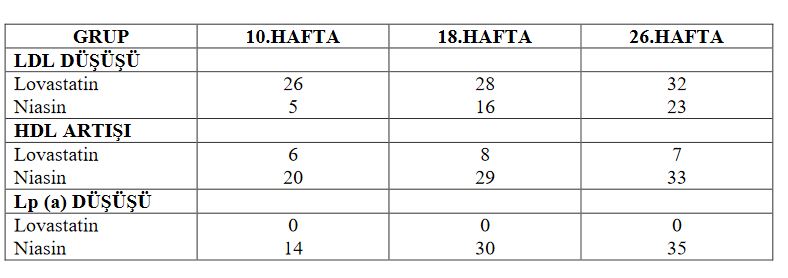
Bu sonuçlara göre lovastatin LDL azalmasında daha etkili iken niasin toplamda daha etkili saptanmıştır. Ancak ciltte flushing nedeniyle daha az hasta niasini tolere edebilmiştir. Koroner arter hastalığı için daha önemli bir belirteç olan HDL artışında niasin daha etkili olmuştur. Aynı şekilde niasin Lp (a) düşürmede de daha etkilidir. Lp (a), yapısal olarak LDL’ye benziyen ek olarak apolipoprotein B‘de disülfit bağı olan bir lipoproteindir. Yapılan çeşitli çalışmalar, Lp (a)’nın özellikle yüksek LDL’li kişilerde, koroner arter hastalığı için bağımsız bir risk faktörü olduğunu göstermiştir. Niasinin Lp (a) düşürücü etkisini başka bir çalışma da teyit etmiştir. 4 g/gün niasin alımı ile Lp (a) seviyesinde % 38 azalma saptanmıştır.
BÖBREK NAKLİ YAPILANLAR:
Böbrek nakli yapılanlarda lipid anormallikleri sık görülür. Ayrıca bu kişilerde mortalite ve morbiditenin öncelikli nedeni kardiyovasküler hastalıklardır. Bir çalışmada niasin ve lovastatinin bunlardaki güvenirlik ve etkinliği araştırılmış. 12 tane hiperlipidemisi olan böbrek nakli yapılmış hasta ile prospektif randomize bir çalışma yapılmıştır. 16 hafta boyunca 3 g/gün niasin alan grupta total kolesterol 312’den 229’a, LDL 218’den 142’ye ve trigliserit 255’den 150’ye gerilerken, HDL ise 44’den 58’e yükselmiştir. 40 mg lovastatin alanlardaki etki daha düşük bulunmuştur (total kolesterol;285’den 233’e, LDL; 201’den 147’ye gerilerken, trigliserit ve HDL’de belirgin değişiklik oluşmamıştır). Buna göre niasin, lovastatinden daha etkili bulunmuştur.
NİASİN, GEMFİBROZİL ve LOVASTATİN:
Başka bir çalışmada total kolesterolü normal ancak HDL’si düşük olan grup incelendi. Çalışmanın ilk aşamasında HDL düşüklüğü olan 61 orta yaş erkeğe, lovastatin veya gemfibrozil verildi. Çalışmanın ikinci aşamasında ise niasin almayı kabul eden 37 kişiden 27’si 4.5 g/gün niasini tolere edip çalışmayı bitirebildi. Çalışmanın ilk aşamasında gemfibrozil HDL’yi % 10, lovastatin ise % 6 arttırdığı, ikinci aşmasında ise niasin HDL’yi % 30 arttırdığı saptandı.
INOZİTOL HEKSANİASİN:
Niasinin bir formudur. 6 nikotinik asit molekülünün bir tane inositole bağlanması ile oluşur. Inositol heksaniasin, niasinin sağladığı faydaları flushing ve diğer yan etkilere yol açmadan yapabilmektedir. Avrupada 30 yıldan uzun süredir kolesterol düşürmede intermittant kladikasyoda dolaşımı düzeltmek için ve reyno fenomeninde kullanılmaktadır. Inositol heksaniasin ile niasine göre daha iyi sonuçlar elde edilmekle birlikte niasine göre en büyük avantajı daha güvenilir ve daha iyi tolere edilebilir olmasıdır.
YENİ BAŞLANGIÇLI İNSÜLİN BAĞIMLI DİYABET:
İnsülin bağımlı diyabetin nedeni genellikle insülin eksikliğidir. Kesin olarak bilinmese de genetik yatkınlığı olanlarda bazı çevresel faktörlerin de eklenmesiyle insülin üreten beta hücre immün aracılıklı harabiyet sonucu geliştiği düşünülmektedir. Yeni yapılan çalışmalarda yenidoğan döneminde erkenden inek sütüne (içindeki proteinlere bağlı olarak) maruz kalınmasının otoimmüniteyi ve daha sonra da tip 1 diyabet gelişmesini tetiklediğini gösteren kanıtlar bulunmuştur.
Vaka kontrollü bir çalışmada sonradan tip 1 diyabet gelişenlerde, 3 ay daha az anne sütü emdikleri ve dört ay daha önce inek sütü veya katı gıdalara geçmiş oldukları saptanmıştır. Muhtemelen erkenden inek sütü alan çocuklarda inek sütündeki albumin peptide bağlı olarak pankreastaki beta hücreleri ile çapraz reaksiyona giren antikorlar üretilmektedir.
Şüphelenilen diğer diyetsel faktörler diyetle alınan serbest radikaller (nitrozamin vs...) ve bazı virüslerdir. Bu çevresel faktörlere bağlı beta hücre hasarı oluşunca otoimmün reaksiyon gelişir. Çünkü hasar ile normalde gizli olan antijenler immün sistemle karşılaşmaktadır. Tip 1 diyabettte pankreas hücrelerine karşı antikor % 75 oranında saptanırken diyabeti olmayanlarda % 0.5-2 oranında saptanmaktadır.
İnsülin bağımlı diyabetin kronik otoimmün bir reaksiyona bağlı oluşabileceği bulunduktan sonra immün sistemi deprese eden ilaçlar, beta hücre hasarını yavaşlatmak için kullanılmaya başlandı. Bu amaçla en çok kullanılan ilaç prednizoldür. Bununla birlikte niasinin de bu amaçla kullanılabilineceğine dair kanıtlar mevcuttur.
YENİ BAÇLANGIÇLI İNSÜLİN BAĞIMLI DİYABETTE PREDNİZON :
Prednizolonun yeni başlangıçlı diyabet tedavisindeki etkisi hakkında birbiriyle zıt görüşler vardır. Prednizolon immün sistemi suprese ettiği için prediyabetiklerde kan glukozunda yükselmeye neden olabilir.
Bir çalışmada hastalara 10 gün boyunca 1 mg/kg gün prednol, daha sonra da prednol dozu 0.3mg/kg indirilerek 50 gün daha verildi. 32 yeni tanı diyabetli hastanın yaş, cinsiyet, adacık hücre antikoru varlığı, glukagonla uyarılmış C peptid seviyeleri kaydedildi. Prednol alan tüm hastalarda tedavi sonrası adacık hücre antikorları negatifleşti. Ancak bunların % 40’ında bu negatifleşme geçici oldu. Tam iyileşme hiçbir hastada görülmedi. Ancak bazı hastalarda insülin ihtiyacı 0.3 I.U/kg azaldı. Sonuçlara göre bir miktar fayda sağlamaktadır.
Başka bir çalışmada yeni tanı diyabetli 18-30 yaş arası 25 hasta incelenmiştir. Bir kısmına 15 mg/gün prednol, bir gruba 100 mg/gün indometazin ve diğer gruba da plasebo verilmiştir. Hastalar bu tedavileri 8 ay aldıktan sonra ilaçlar kesilmiş ve insülin tedavisi ile takip edilmiştir. Prednol alan grupta insülin ihtiyacı diğer gruplara göre daha düşük saptanmıştır. Endojen insülin salınımı üriner C peptid atılımı ile hesaplanır. Prednol alanlarda üriner C peptid seviyesi daha yüksek bulunmuştur. Bu sonuçlara göre prednol yeni tanı tip1 diyabette, endojen insülin salınımını düzelltiği gösterilse de, bunun klinik önemi tam olarak bilinmiyor.
Bir çalışmada, yeni tanı tip 1 diyabetli 31 hastaya 3 hafta prednol veya plasebo verildi. Tüm hastalara insülin tedavisi verilip bir yıl takip edildiler. Sonuçlara göre kısa süre prednol tedavisinin hastalığın doğal seyrinde düzelme yapmadığı saptandı.
Daha başarılı sonuçlar elde edebilmek için bazı çalışmalarda daha kuvvetli ilaçlar denenmiştir. Bir çalışmada prednol ve azatioprin birlikte verilmiştir. Yeni tanı tip 1 diyabetli insülin alan 46 hastaya,10 hafta boyunca steroid verilip beraberinde bir yıl boyunca azatioprin eklenmiş. Kontrol grubuna ise immün supresif ajan verilmemiş. İmmün supresif tedavi alanların yarısı bir yılı tamamlayabilmiş. Bunlardaki sonuçlar memnuniyet verici olarak saptanmış. HbA1c < % 6,8, uyarılmış C peptid seviyesinde 0,5 nmol artış, insülin dozunda 0,4 I.U/kg azalma bulunmuştur. İmmün supresif alan 20 hastadan üçünün,1 yıl boyunca insülin kullanmasına gerek kalmamıştır. Azatioprine bağlı gstrointestinal yakınmalar ve bir hastada da hafif kilo kaybı gelişmiştir. Prednol kullanımına bağlı; cushingoid görünüm, kilo alma ve hiperglisemi gelişmiştir. Tüm bu çalışmaların sonucuna göre immünsupresif tedavinin faydalı etkileri için kullanmanın, mevcut risklerini göze almaya değmediği düşünülmektedir.
YENİ TANI TİP 1 DİYABETTE NİASİNAMİD
Nikotinaminin (Niasinamid) ilk olarak 1950 yılında hayvan çalışmalarında diyabet gelişimini önlediği gösterilmiştir. 1980 lerde yapılan ek hayvan çalışmaları da bunu desteklemiştir ve pilot klinik çalışmaların başlamasına yol açmıştır. Bunun mekanizmasının nikotinamidin antioksidan görevine bağlı olarak beta hücre hasarına yol açan IL-1 salınımını ve nitrik oksit üretimini inhibe etmesi olduğu düşünülmektedir. Nikotinamid ayrıca insülin salınımını ve insülin duyarlılığını arttırmaktadır.
Bir çalışmada yeni tanı tip 1 diyabetli 7 hasta nikotinamin, 9 hasta ise plasebo almıştır. Altı ay sonra, nikotinamid alanların beşi ve plasebo alanların ikisi hala insüline ihtiyaç duymuyordu. Bunların HbA1c seviyesi ve kan şekerleri normal seyrediyordu. 12 ay sonunda ise yanlızca nikotinamid alan gruptaki üç kişi klinik olarak iyileşme göstermişti.
Bu ve benzeri çalışmalara göre eğer yeterince erken verilirse nikotinamid bazı hastalarda diyabet gelişimini önleyebilmektedir. Bunu beta hücrelerinin yenilenmesine yardım ederek yapmaktadır. Bu yüzden yeni tanı tip1 diyabetlilerde nikotinamid verilerek 8 çalışma yapılmıştır. Bu çalışmaların 6 tanesi çift-kör plasebo kontrollü çalışmaydı. Bu altı çalışmanın Üçünde insülin ihtiyacı olmadan geçen süre, düşük insülin ihtiyacı ve kalan beta hücre kitlesi ve C peptid seviyesinde (beta hücre fonksiyonunu gösterir) plaseboya göre daha iyi sonuçlar elde edilmiştir. Bazı hastaların diyabetinin nikotinamid ile tamamen düzeldiği görülmüştür. Yeni başlangıçlı diyabetlilerdeki pozitif ve negatif çalışmaların temel farkı pozitif çalışmalarda daha ileri yaş ve bazal C peptid seviyesinin daha yüksek olmasıdır.
1993 ilkbaharında, araştırmacılar büyük bir çalışma başlatmışlardır. Bu çalışmanın ilk sonuçları umut vermektedir. Diğer çalışmalar da devam etmektedir. Niasinamidin dozu 25mg/kg’dır. Çoçuklarda yapılan çalışmalarda 100-200 mg gün kullanılmıştır.
Niasinamidi yeni başlangıçlı tip 1 diyabet tedavisinde kullanan çalışmalara ek olarak yüksek riskli popülasyonda tip 1 diyabet gelişimini önlemek için de denenmektedir. Bu çalışmalara göre niasinamid tip1 diyabet gelişimini önlemede umit vaad etmektedir.
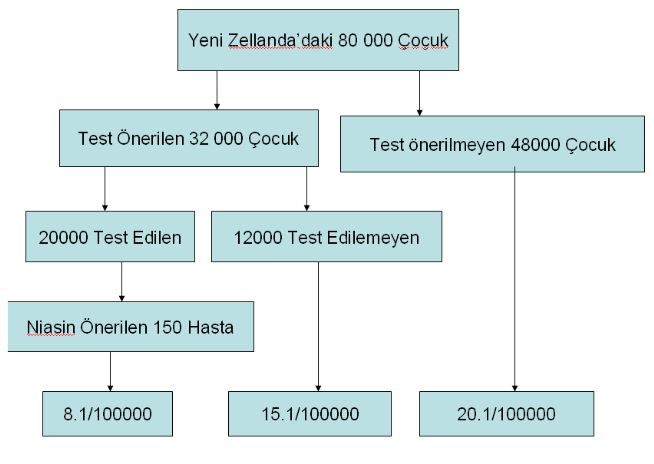
Bu ilk sonuçlar ışığında Yeni Zellanda’da 32 000 kişilik geniş bir çalışma yapılmıştır.
5-7 yaş arası 32 000 çoçuğun, 20 000 tanesinin adacık hücre antikoruna bakılmıştır. Bunlardan 150 tanesinin 1g niasinamid tedavisine uygun olduğu sonucuna varılmıştır. Uygunluk kriterinin, adacık hücre antikorunun 10/ml den fazla olması olarak belirlenmiştir. Tedavi alanlardaki diyabet insidansı yılda 10000’de 8.1 iken, önerildiği halde tedaviyi kabul etmeyenlerde 10000’de 15 olarak saptanmıştır.(tablo aşağıda)
Bu sonuçlar oldukça ilginçtir. Tip 1 diyabet tedavi maliyeti oldukça yüksek bir hastalık olmasına rağmen, niasin oldukça ucuz bir tedavi şeklidir. Adacaık hücre antikoru tarayarak yüksek riskli kişilere niasin başlayarak tedavi maliyetleri azalabilir. 1992 yılında Amerikada diyabetiklerin oranı % 4,5 iken, ABD’nin toplam sağlık harcamalarının % 14,6’sı diyabete yapılmıştır.
 NIASINAMID IMMUN SUPRESIF AJAN KOMBİNASYONU:
NIASINAMID IMMUN SUPRESIF AJAN KOMBİNASYONU:
Bazı araştırmacılar niasinamidle immün supresifleri kombine etmişlerdir. Randomize kontrollü bir çalışmada,yeni tanı tipi diyabetli 90 hasta alınmıştır. Bir gruba 25 mg/kg gün niasinamid diğer gruba ise, 25 mg/kg nikotinamid ek olarak 5mg/kg gün siklosporin veilmiştir. Son gruba ise plasebo verilmiştir.
Niasinamid alan 30 hastanın 6’sında ve niasinamid+siklosporin alan 30 hastanın 1’inde; 3 ay sonunda insülin ihtiyacı kalmadı (iyileşti). Kontrol grubunda böyle iyileşme gösteren hasta saptanmadı. Altı ayın sonunda ilk grupta 4 kişi, ikinci grupta 3 kişi, son grupta 1 kişide daha iyileşme saptandı. Daha sonra klinik düzelme bitti (insülin ihtiyacı tekrar başladı). Niasinamid alanlarda niasinamid+siklosporin alanlara göre iyileşme ortalama 7 ay daha uzun sürdü. Bu sonuçlara göre siklosporin klinik düzelme sağlamıyor, hatta niasiinamidin etkinliğini bozuyor.
Niasinamid, steroid olan deflazacort ile de kombine edilmiştir. Prednolün aksine bu ilaç kan şekerini yükseltmemektedir. Deflazacort beta hücrelerinde hasar yol açan birçok sitokinin salınımını önleyerek hayvanlarda diyabet gelişimini önleyebilmektedir. Ancak niasinamid+ deflazacort kombinasyonundan elden edilen sonuçlar niasinamidin tek başına kullanıldığından daha kötü olarak bulunmuştur.
ARTRITDE NIASINAMID:
Dr.William Kaufman ve Dr. Abram Hoffer’in Romatoid artrit ve osteoartli hastalarda niasinamidle yaptığı çalışmaların sonucu oldukça iyi gelmiştir. Ancak bu sonuçlar detaylı klinik araştırmalarla desteklenememiştir.
GÜVENLİ DOZ ARALIĞI
Yavaş salınımlı niasin formları kullanılmamalıdır. Saf niasin kullanılacaksa 100 mg/gün dozunda başlanmalı ve doz 4-6 hafta aralıklarla dikkatlice arttırılmalıdır. Maksimum doz 1,5-3 g/gündür. Inositol heksaniasin kullanılıyorsa 500 mg olarak başlanmalı ve iki hafta sonra 1 g’a çıkılmalıdır. En iyisi tüm niasin formlarını yemekle birlikte almaktır.
GÜVENLİ KULLANIM
Niasinin yan etkileri iyi bilinmektedir. En sık ve can sıkıcı yan etkisi olan ciltte kızarma (flushing) tipik olarak ilacı aldıktan 20-360 dakika sonra oluşur. Diğer yan etkileri gastrik irritasyon, bulantı ve karaciğer hasarıdır. Ciltteki kızarıklıkğı önlemek için yavaş salınımlı niasin formları piyasaya sunulmuştur. Bu formlarda niasin yavaş yavaş emilir ve ciltteki kızarma riskini azaltır. Flushing azaltmasına rağmen bu formlar karaciğere daha toksiktirler. JAMA ‘da yeni yayınlanan bir makalede yavaş salınımlı niasin formlarının yasaklanmasını savunuyor çünkü bu formları alan hastaların %78’i yan etkilerinden dolayı ilacı kesiyor, %52’sinde karacğer hasarı gelişiyor ve hasar geliştikten sonra hızlıca geriye dönmüyor.
Inositol heksaniasin niasinin en güvenilir formudur. Yapılan çalışmalar yan etki yönünden güvenilir olduğunu göstermiştir.
Niasin glukoz toleransını bozabileceğinden yakın takipte olmayan diyabetiklerde kullanılmamalıdır. Niasin zeminde karaciğer hastalığı olanlarda veya karaciğer enzimleri yüksek olanlarda, gut ya da peptik ülseri olanlarda kullanılmaz.
Niasinin hangi formunun kullanıldığına bakılmaksızın yüksek doz (2-6 g/gün) niasin kullanıldığında her 3 ayda bir karaciğer fonksiyon testlerine ve kolesterole bakılmalıdır.
Niasin diğer B vitaminleri ile etkileşmektedir. Kolesterol ve trigliserid düşürmek için diğer antilipidemik ilaçlarla kombine edilebilir.
kaynak: Ankalab











 Vitaminler - B3 Vitamini (Nikotinamid, Niasin, PP Vitamini)
Vitaminler - B3 Vitamini (Nikotinamid, Niasin, PP Vitamini)